Dégénérescence Maculaire Liée à l’Age (DMLA)
Physiopathologie
La dégénérescence maculaire liée à l’âge (DMLA) est une pathologie courante de la portion de rétine responsable pour la vision centrale et fine qui s’appelle la macula.
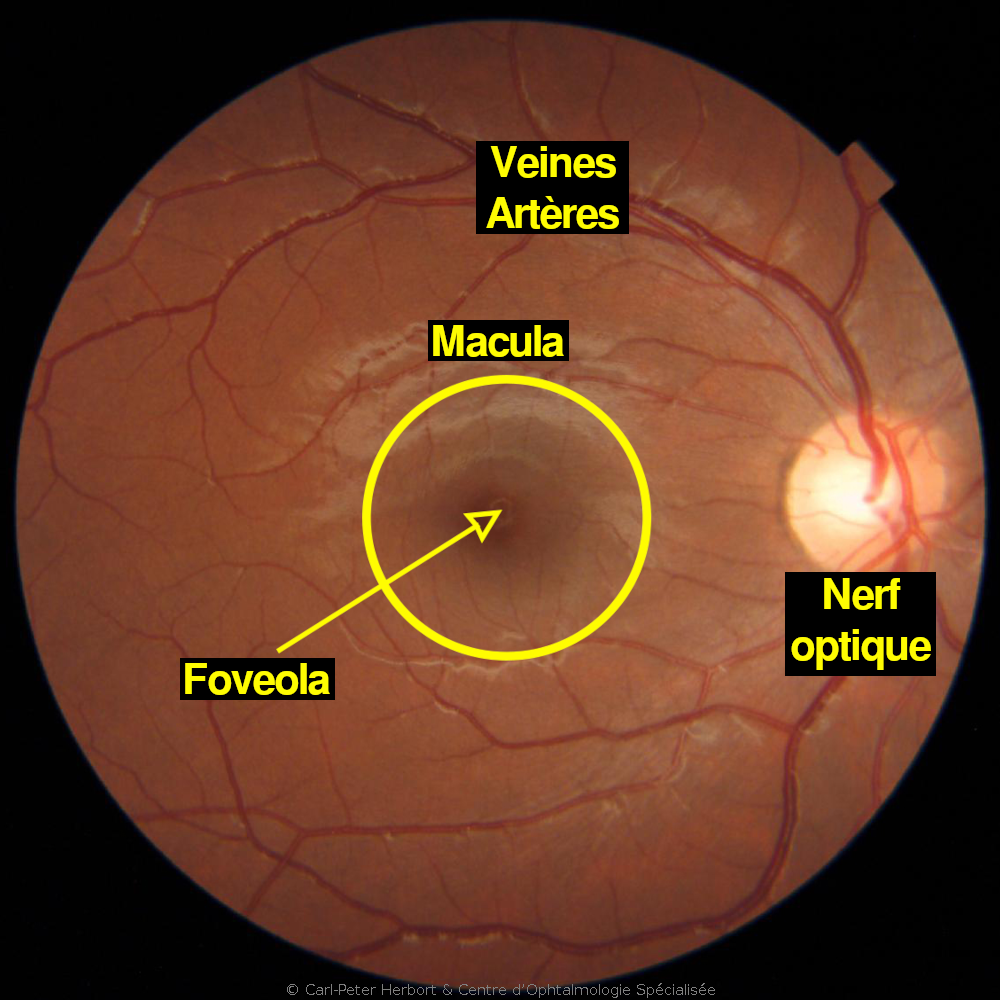
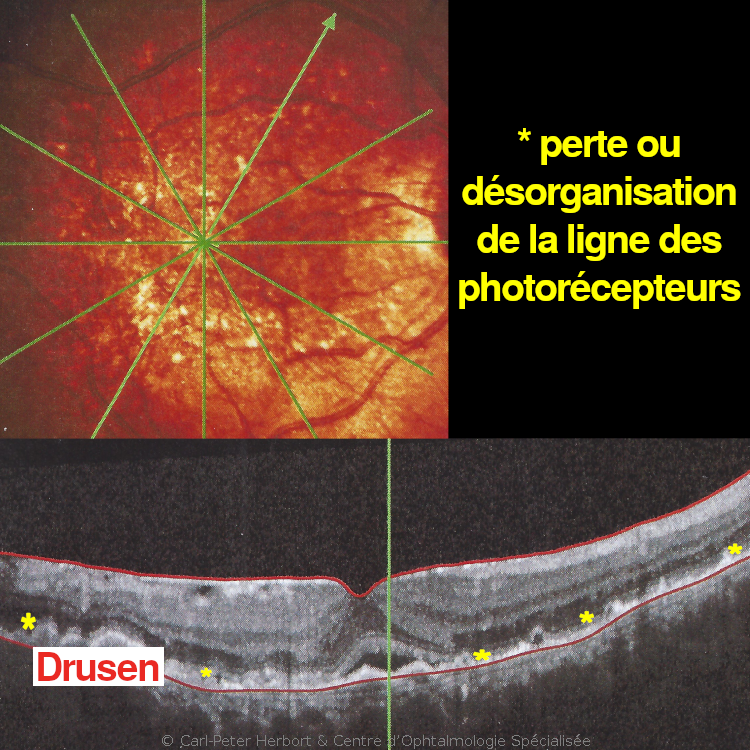
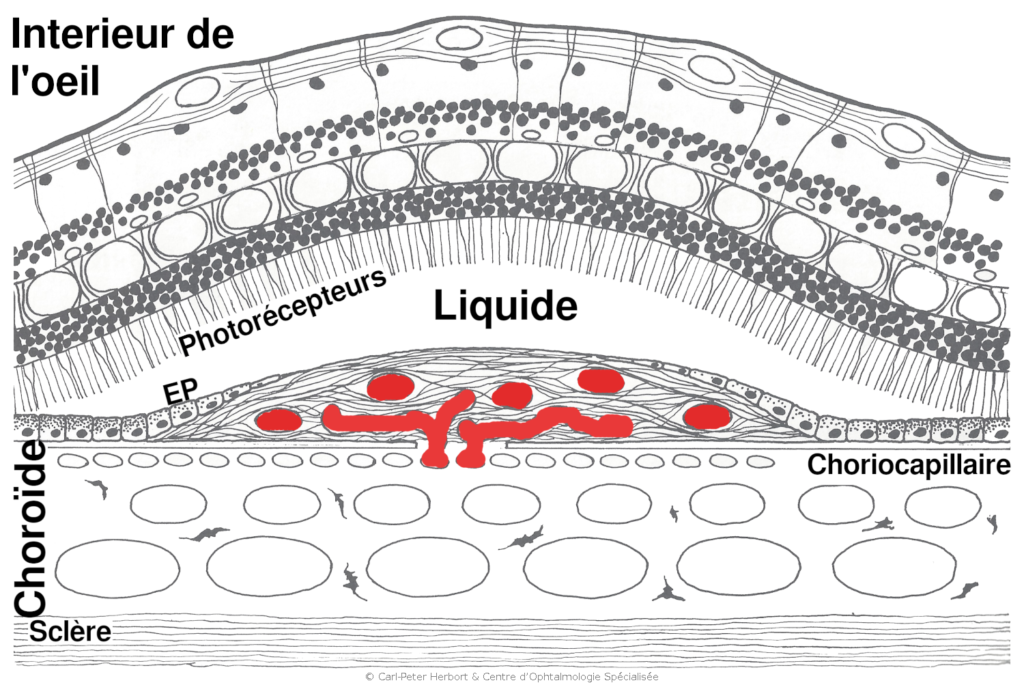
La DMLA affecte en général les patients de plus de 60 ans et elle est plus fréquente chez les femmes. L’étiologie n’est pas encore complètement comprise mais nous savons qu’il s’agit d’une pathologie multifactorielle. Le déroulement de la maladie s’explique par l’accumulation de matériel dans les cellules de l’épithélium pigmentaire (EP) entre la rétine et la choroïde. Les cellules de l’EP ont une fonction de « voirie ». En effet, l’activité constante des photorécepteurs permettant la vision génère des déchets cellulaires qui sont éliminés par les cellules de l’épithélium pigmentaire. La choroïde est un « lac » de sang sous la rétine qui fournit à cette dernière oxygène et nutriments. Lorsque les cellules de l’EP n’arrivent plus à éliminer les déchets rétiniens, elles gonflent avec ces déchets qui s’accumulent. Ces derniers se déposent entrent la choriocapillaire (couche vasculaire de la choroïde immédiatement sous la rétine) et la rétine et font barrière à l’alimentation et au passage de l’oxygène vers la rétine. Cela forme des « Drusen » (dépôts) qui conduisent à la dégénérescence de la partie externe de la rétine (DMLA sèche). Parfois, ce manque d’oxygène pousse l’oeil à produire des petites « hormones » appelées Vascular Endothelial Growth Factor (VEGF) faisant pousser des vaisseaux fragiles sous la rétine à l’origine de fuite de liquide (DMLA humide ou exsudative) et pouvant saigner.
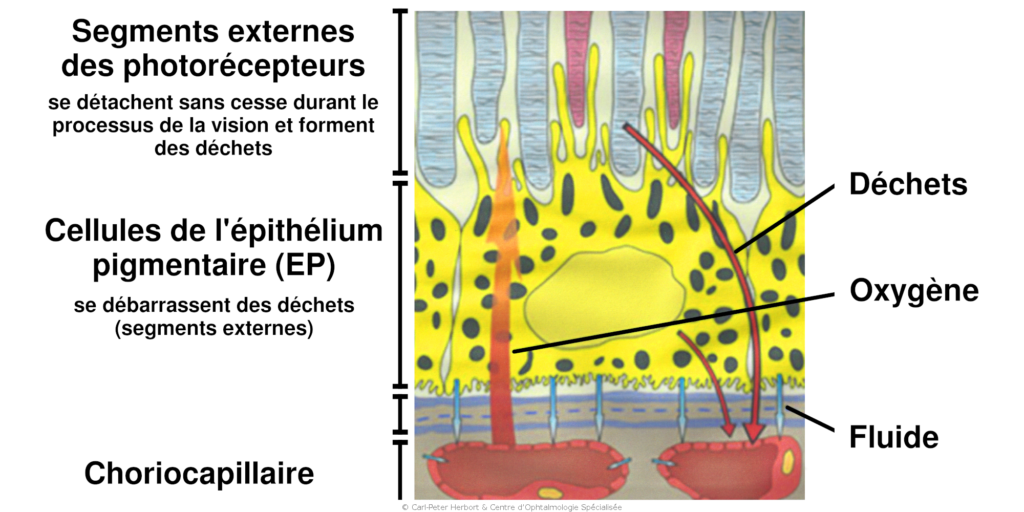
La DMLA est donc divisée en deux grandes catégories dont l’évolution et la prise en charge sont différentes: la DMLA sèche ou atrophique et la DMLA humide ou exsudative.
DMLA sèche ou atrophique
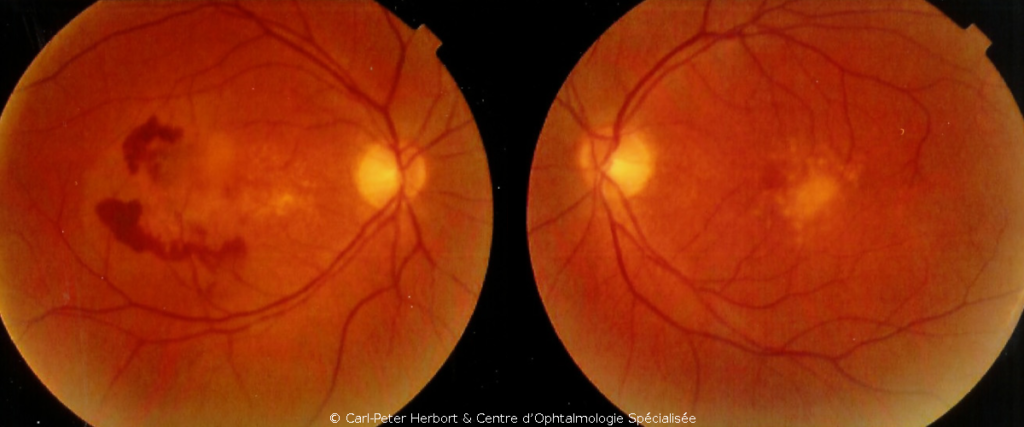
La DMLA atrophique est la plus fréquente mais il n’y a pas un traitement radical. Par contre, son évolution est plus lente. Elle s’appelle atrophique car il y a de zones d’atrophie ou une grande zone d’atrophie géographique (stade avancé) qui est provoqué par la perte de cellules de la rétine de la macula. Pour ralentir l’évolution de la maladie l’ophtalmologue peut prescrire des comprimés multivitaminés spécialement conçus pour soutenir la rétine.
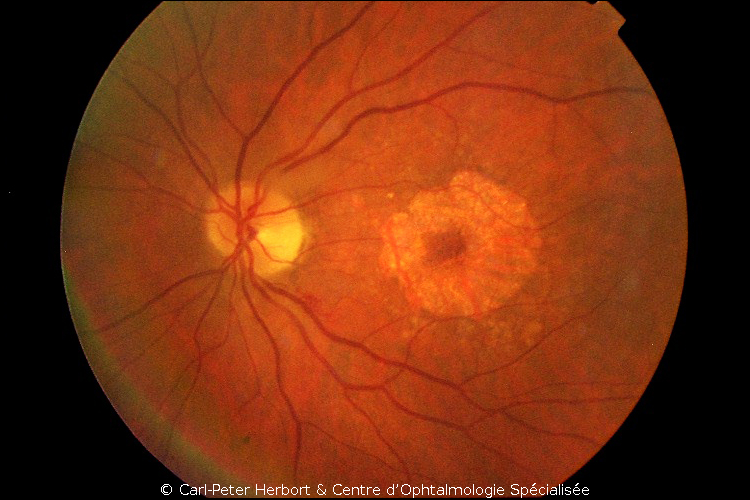
DMLA humide ou exsudative
La DMLA exsudative est un peu moins fréquente, mais elle est plus agressive. Elle s’appelle humide ou exsudative car le signe typique de la maladie est la présence de fluide (exsudation) entre les couches de la rétine. L’accumulation de fluide provoque une altération anatomique de la macula qui explique les symptômes. Les patients décrivent souvent une baisse de vision (surtout pour la lecture), des métamorphopsies (les objets ou les lignes sont déformées) ou une tache noire sur l’axe visuel. La pathologie est provoquée par la croissance de vaisseaux anormaux à partir de la choroïde en réponse à la production de VEGF par l’oeil dont la rétine manque d’oxygène. Ces vaisseaux sont mal construits et de ce fait fuitent et peuvent saigner. La DMLA exsudative peut être contrôlée avec des injections intraoculaires (IVT) qui nous permettent d’arrêter le « faux » signal donné par la rétine et de faire régresser ces néovaisseaux anormaux, ce qui permet de ralentir l’évolution de la maladie.
Méthodes de diagnostique
L’ophtalmologue bénéfice d’imageries performantes pour mieux voir les différentes couches de la rétine ainsi que les atteintes provoquées par la DMLA.
Le COS dispose des appareils adéquats pour effectuer le diagnostic et le suivi précis des patients atteints de DMLA tel les angiographies (AF /FA, AVIC / ICGA) et d’autres techniques (TCO / SD-OCT, ATCO / OCTA)
Angiographie à la fluorescéine (AF / FA) ou au vert d’indocyanine (AVIC / ICGA)
L’angiographie est un examen dynamique qui nous permet de visualiser la vascularisation de l’oeil en temps réel. C’est l’examen de référence (gold standard) pour le diagnostic de la DMLA humide. Les produits injectés ne sont pas des produits de contraste comme ceux utilisés en radiologie, mais des colorants naturels.
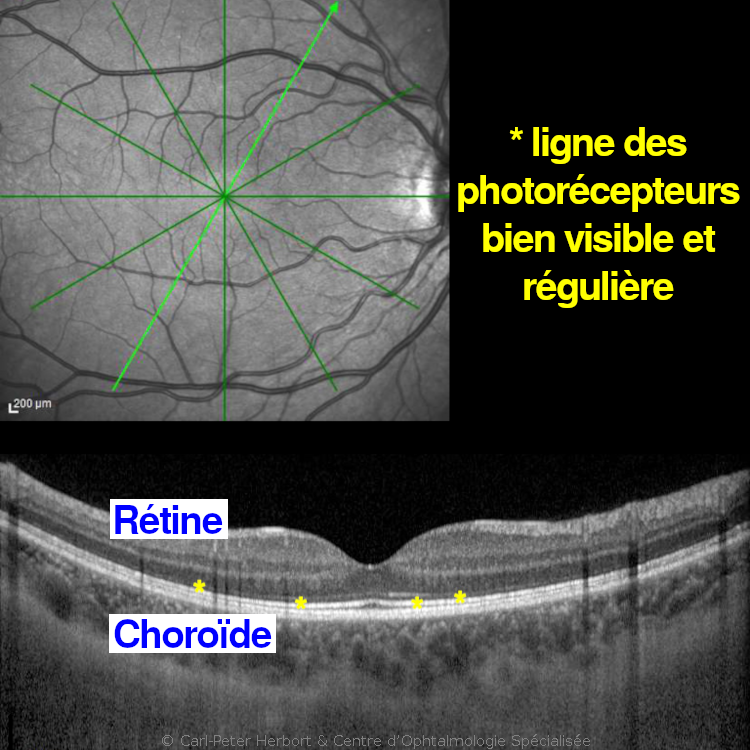
Tomographie par Cohérence Optique (TCO) ou Spectral Domain Optical Coherence Tomography (SD-OCT)
La TCO (OCT) est devenue indispensable au quotidien de l’ophtalmologue. Il s’agit d’une imagerie qui permet visualiser les couches de rétine en utilisant de la lumière (sans radiance). Le SD-OCT est très utile pour le suivi des patients de DMLA.
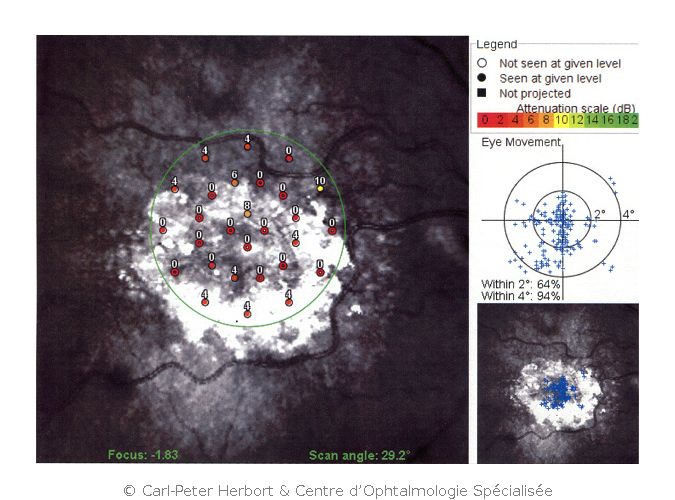
Angiographie par Tomographie par Cohérence Optique (ATCO) ou Optical Coherence Tomography Angiography (OCTA)
Depuis quelques années nous avons à notre disposition un examen qui nous permets de visualiser les vaisseaux de la rétine et de la choroïde dans la région de la macula sans injection de produit, l’ATCO (OCTA). Cette technique nous permet d’avoir des informations complémentaires par rapport la présence de vaisseaux anormaux au niveau de la macula et nous permet de voir s’ils augmentent ou diminuent. Comme le TCO (OCT), cet examen est rès utile pour le suivi.
Y-a-t-il un traitement et quel est-il ?
Pour la DMLA sèche, il n’y a pas vraiment de traitement. Des pastilles vitaminées spécialement conçues pour la rétine sont prescrites. Il semble que cela puisse ralentir l’évolution de la DMLA sèche. Cependant, le plus important, une fois le diagnostic de DMLA posé, est de surveiller de temps en temps l’évolution de la vision pour chaque oeil en cachant l’autre oeil. Trop souvent, les patients ne remarquent pas qu’un oeil a perdu de la vision. En effet la DMLA sèche peut évoluer en DMLA humide qui nécessite alors un traitement le plus rapidement possible.
Pour la DMLA humide, le traitement consiste en l’injection dans l’oeil d’une substance qui bloque le VEGF (vascular endothelial growth factor). Il s’agit d’un anticorps neutralisant le VEGF. Ce traitement est très efficace mais doit être répété si une nouvelle croissance des vaisseaux est constatée. Heureusement nous disposons actuellement de technologies très précises qui arrivent à détecter si des vaisseaux se sont à nouveau formés (cf ci-dessus méthodes de Diagnostic=link).
Attention, la DMLA est une maladie de la macula et rend la lecture et la vision fine difficile mais ne mène pas à la cécité.
Notice historique: les injections intravitréennes (IVT) à Lausanne
Le COS fut l’un des deux premiers centres d’ophtalmologie ayant pratiqué les IVT. La première administration fut pratiquée en mars 2006. La substance était l’Avastin. A l’origine, l’Avastin était utilisé dans les traitements du cancer puisqu’elle faisait régresser les vaisseaux nourrissant les tumeurs. Les deux premiers patients furent traités par voie intraveineuse avec le concours d’un oncologue. Les patients suivants furent traités par une injection directement dans l’oeil. Nous avions demandé pour ce faire à la Pharmacie Internationale Robert Golaz de nous préparer des petites quantités de la substance à partir de la fiole de 100 mg, ce qui réduisait le traitement à environ CHF 100.- par dose avec une efficacité redoutable. C’était miraculeux.
Bien sûr, l’industrie pharmaceutique ne pouvait admettre qu’un traitement aussi efficace fut bradé à vil prix. Environ trois ans plus tard une molécule quasi-identique dans son principe actif était mise sur le marché au prix de 1800.- par dose. Cette substance avait été testée pour l’utilisation oculaire et avait été admise par l’agence pour les médicaments Swissmedic. Théoriquement, les médecins devaient utiliser ce médicament cher puisqu’il avait l’autorisation de mise sur le marché (AMM) pour l’utilisation oculaire, ce qui n’était pas le cas pour l’Avastin. Par la suite, nous avons continué à utiliser dans une proportion non négligeable l’Avastin, souvent parce que les patients le demandaient et bien entendu pour les patients qui n’avaient pas d’assurance. L’infériorité de l’Avastin n’a jamais pu être établie face aux substances destinées à l’utilisation oculaire.
